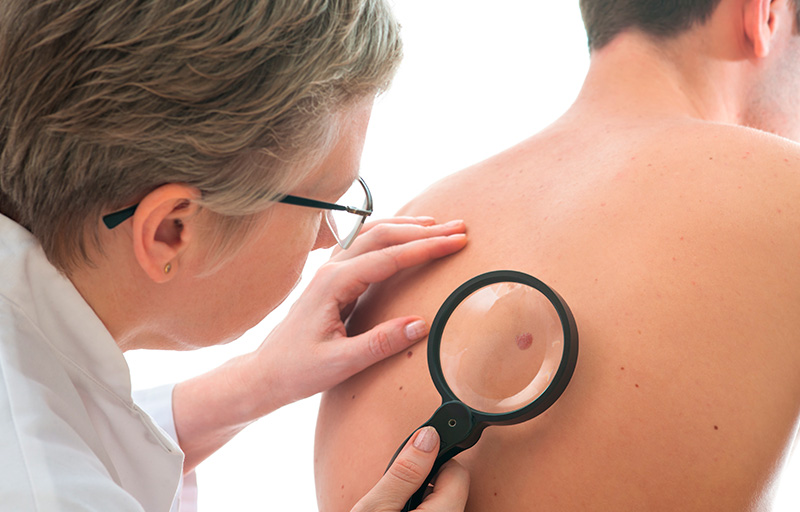
O câncer de pele não melanoma (CPNM) é o tipo mais comum em humanos, pois corresponde a cerca de 30% de todos os tumores malignos registrados no país. Apresenta altos percentuais de cura (baixa mortalidade) se for diagnosticado bem como tratado precocemente. Entretanto, se não tratado adequadamente pode deixar mutilações expressivas.
Veja também:
É causado pelo crescimento anormal e descontrolado das células que compõem a pele. No entanto, quando as células afetadas são queratinócitos da camada basal, surge o carcinoma basocelular (CBC). Já quando são queratinócitos da camada espinhosa, surge o carcinoma espinocelular, também conhecido como carcinoma epidermóide (CEC).

Fatores de risco
Dentre os fatores de risco para o CPNM estão, por exemplo:
– Pessoas de pele e olhos claros, com cabelos ruivos ou loiros, sensíveis a radiação ultravioleta (UV);
– História pessoal ou então familiar de câncer de pele não melanoma;
– Exposição crônica ou intermitente e intensa ao sol, principalmente na infância e adolescência;
– Exposição à radiação artificial, por exemplo, de bronzeamento artificial e radiação ionizante;
– Ocupações ao ar livre como, por exemplo, motoristas e trabalhadores agrícolas;
– Indivíduos com sistema imune debilitado: transplantados, portadores do vírus HIV, usuários de medicações imunossupressoras;
– Contato direto e crônico com agentes químicos, por exemplo, pesticidas, asfalto, arsênico, óleo mineral, fuligem (associados ao carcinoma epidermóide);
– Presença de lesões de HPV (associadas ao carcinoma epidermóide);
– Tabagismo (associado ao carcinoma epidermóide);
– Feridas crônicas, por exemplo, de queimaduras térmicas e ulceras crônicas (associadas ao carcinoma epidermóide).
Sinais e sintomas de câncer de pele não melanoma
O carcinoma basocelular é o mais comum, pois corresponde a 80% dos casos de câncer de pele não melanoma. Além disso, está mais associado à exposição solar intermitente e intensa (queimaduras solares sazonais). Clinicamente, apresenta-se como um nódulo cor da pele ou avermelhado, de fácil sangramento (famosa “feridinha que não cicatriza”). No entanto, pode evoluir com coceira, dor e formação de crosta (“casquinhas”) no local; mas há casos assintomáticos. A localização mais frequente é na cabeça e pescoço. Em mulheres, também há frequência aumentada nas extremidades inferiores (devido diferença no vestuário)Contudo, nos homens é mais comum na região das orelhas (devido corte de cabelo).
O carcinoma epidermóide ou espinocelular corresponde a 25% dos casos de CPNM. Está, particularmente, associado à exposição solar crônica (cumulativa ou ocupacional). Assim, pode surgir de forma aleatória ou a partir de cicatrizes crônicas, lesões de HPV, queimaduras e de uma ceratose actínica.
Ceratose actínica (CA) é uma lesão pré-cancerígena na qual os queratinócitos alterados estão limitados a epiderme, primeira camada da pele. Nesse sentido, a lesão apresenta-se como uma mancha rósea descamativa em áreas fotoexpostas. A probabilidade de CA evoluir para CEC invasivo é baixa, de 0,075-0,096 % por ano. No entanto, o diagnóstico nessa fase é extremamente útil, visto que o tratamento é mais simples, com aplicação de nitrogênio líquido (crioterapia) ou medicações tópicas (imiquimode, 5 fluoracil, mebutato de ingenol).
Clinicamente, o CEC apresenta-se como lesões avermelhadas ou então cor da pele, ásperas e que descamam. Entretanto, com o passar do tempo, podem tornar-se lesões grosseiras, encimadas por crosta dura branca ou amarelada. Costumam estar localizadas, principalmente, na cabeça, no pescoço e nas extremidades superiores.
Diagnóstico e tratamento
Diante de uma lesão suspeita de câncer de pele não melanoma, deve-se proceder com uma biópsia para confirmação diagnóstica ou tratamento já definitivo, no caso de a lesão ser bastante característica clinicamente.
A cirurgia é o tratamento mais indicado tanto nos casos de CBC quanto de CEC. Outras terapêuticas possíveis, principalmente se as lesões forem superficiais e em áreas de menor risco, são:
- Criocirurgia (aplicação de nitrogênio líquido);
- Curetagem (raspagem da lesão);
- Eletrocoagulação (“cauterização” da lesão);
- Terapia fotodinâmica (uso de um creme fotossensível e posterior aplicação de fonte de luz);
- Imunoterapia (uso de medicação tópica como imiquimode).
Casos mais agressivos podem necessitar de associação de radioterapia e cirurgia de Mohs (com controle microscópico das margens operatórias concomitante ao procedimento).
Previna-se! Adote hábitos saudáveis:
– Evite exposição solar entre 10 e 16h;
– Aplique regularmente um filtro solar com FPS MAIOR OU IGUAL 30;
– Abuse de artifícios como roupas, bonés, chapéus, óculos escuros com proteção UV, sobrinhas.